糖尿病予防について(2)
今回は、2型糖尿病について少し詳しくご紹介していきたいと思います。
■2型糖尿病の特徴
2型糖尿病は、環境や遺伝的なものによって起こるとされています。また、食べ過ぎや運動不足によってもインスリンの働きが悪くなります。食べ過ぎや運動不足が原因でインスリンの血糖値を下げる働きが悪くなると、体はインスリンを欲しがるようになります。そのような状態の時に、食べ過ぎが続いていると、ブドウ糖が細胞に吸収されず、脂肪としてため込まれ肥満になります。そして、肥満になるとインスリンの効きが悪くなり、さらに悪循環を引き起こします。
■2型糖尿病の悪循環を改善する方法
食事療法と運動療法を組み合わせて、規則正しい生活を送りましょう。食事療法だけでは効果がないため、両方を意識して行うようにしましょう。
★食事療法ってどうやるの?
食事療法の目的は、食べ過ぎをなくすために、食事の量や食べ方に気を付けて、インスリンを分泌する膵臓(すいぞう)の負担を軽くすることにあります。一日の摂取カロリーを把握するために、自分の標準体重と身体活動量について知りましょう。
●まずは、自分の標準体重を知って、標準体重を目安に維持しましょう。
 標準体重(kg)= 身長(m)×身長(m)×22
標準体重(kg)= 身長(m)×身長(m)×22
(例) 身長153cmの方の標準体重:51.4(kg)
身長158cmの方の標準体重:54.9(kg)
身長160cmの方の標準体重:56.3(kg)
身長170cmの方の標準体重:63.5(kg)
●あなたの一日の身体活動量はどのくらいでしょうか?
安静臥床・・・寝たきりの老人など:20kcal


軽い仕事・・・・デスクワークなど:30kcal
普通の仕事・・・サラリーマンなど:35kcal
体力を使う仕事・・・・力仕事など:40kcal
※体重1kgあたりの必要なエネルギー
●1日の摂取カロリーを把握し、エネルギーの摂りすぎに注意しましょう。
1日の食事の摂取カロリーは、体格(身長・体重)と身体活動量で決まりますので、上の数字を当てはめて計算します。
(例)・身長158cm・デスクワークの場合
標準体重54(kg)×30(kcal)=1620kcal
・身長160cm・サラリーマンの場合
標準体重56(kg)×35(kcal)=1960kcal
★ しっかり計算できればいいですが、面倒な方は、ある程度の標準体重を把握して、腹八分で辞め
ておけば大丈夫です。重要なのは、続けることが大切です。
●その他、食事療法の注意点
・バランスの良い食事を心がける
好きなものを好きなだけ食べるのではなく、バランスよく食べましょう
・朝食・昼食・夕食は決まった時間に食べましょう。
食事の時間が不規則であったり、朝食を抜くなど1日3食摂らなかったりすると、栄養を脂肪とし
て 蓄えようとする働きが強くなり 肥満になりやすくなります。
(その他)
食事療法では、よく噛んで食べることや、寝る前に食事やお菓子を食べないことなど毎日の小さな
積み重ねを継続することが大切になります。
★運動療法はどうやる?
運動療法の目的は、日常的な運動を実施することで、血糖値を下げてインスリンの効きがよくなります。
●ウォーキングなどの有酸素運動
・ウォーキングなら9000歩、エアロバイクなら40分
・週3回以上行うことが望ましいとされており、時間のある方は、1日20~60分をめやすに行うといいそうです。でき
れば毎日行い、週に150分以上行うと運動効果が発揮されやすいとされています。
・「楽ちん」~「ややきつい」程度の負荷がより運動効果を発揮しますが、無理なく続けられる範囲 で実施することがい
いそうです。

●レジスタンス運動(筋肉に抵抗をかけながら反復して行います)
・例えば、スクワット・踵挙げ・腕立て伏せ・腹筋など、筋肉に負荷をかけて
基礎代謝量をアップさせ、エネルギーを消費しやすい体をつくりましょう。
・毎日実施しないことが望ましく、週2~3回がいいとされています。
・1つの運動を8~10回実施し休憩しながらそれを3回行います。
他の3~4種類の筋力トレーニングと組み合わせて行うといいそうです。

【スクワット】10回×3回(合計30回)
【踵揚げ】 10回×3回(合計30回)
【腕立て伏せ】10回×3回(合計30回)
【腹筋】 10回×3回(合計30回)
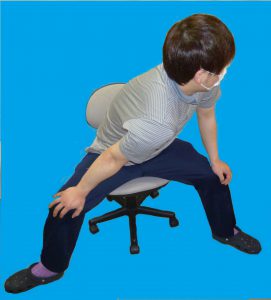
※スクワットなどは、膝を曲げる角度を調整して負荷をつけると良いそうです。
ただし、スクワットは運動方法を間違えると膝に痛みが出てしまう恐れがあるため、椅子からの立ち上がりなどに運動を
変更するなど工夫が必要です。
■日常生活の活動量を心掛けて多くする
・1日のなかで、5分でも10分でもいいから運動を実施し、それを数回行いましょう。
・運動時間が取れなかったり、忙しい方は時間を分けて運動しても、合計時間が週150分以上であれ
ば、運動効果を発揮できるそうです。
<日常生活上の運動>
□ 家事をこなす □ エレベーターではなく階段を利用する
□ 自動車に乗る時間を少なくして、徒歩や自転車に乗る機会を増やす
□ 立ち止まっているときに踵挙げを行う
■運動療法の注意点
・準備体操をしっかりおこなう
・膝の痛みを感じたら、その運動は中止
・体調の悪いときは無理をしない
・長く続けることが大切なので、強い負荷や疲れが出てしまうような運動は避ける
・動きやすい靴や服装で実施する
・一生懸命運動するのではなく、気軽な気持ちで行う
以上、2型糖尿病の食事療法と運動療法について、ご紹介しました。食事も運動も毎日、コツコツ意識して行うことで、肥満を防止し、糖尿病予防に努めましょう。
 ★ 身体(筋肉)を温める方法
★ 身体(筋肉)を温める方法
















 標準体重(kg)= 身長(m)×身長(m)×22
標準体重(kg)= 身長(m)×身長(m)×22